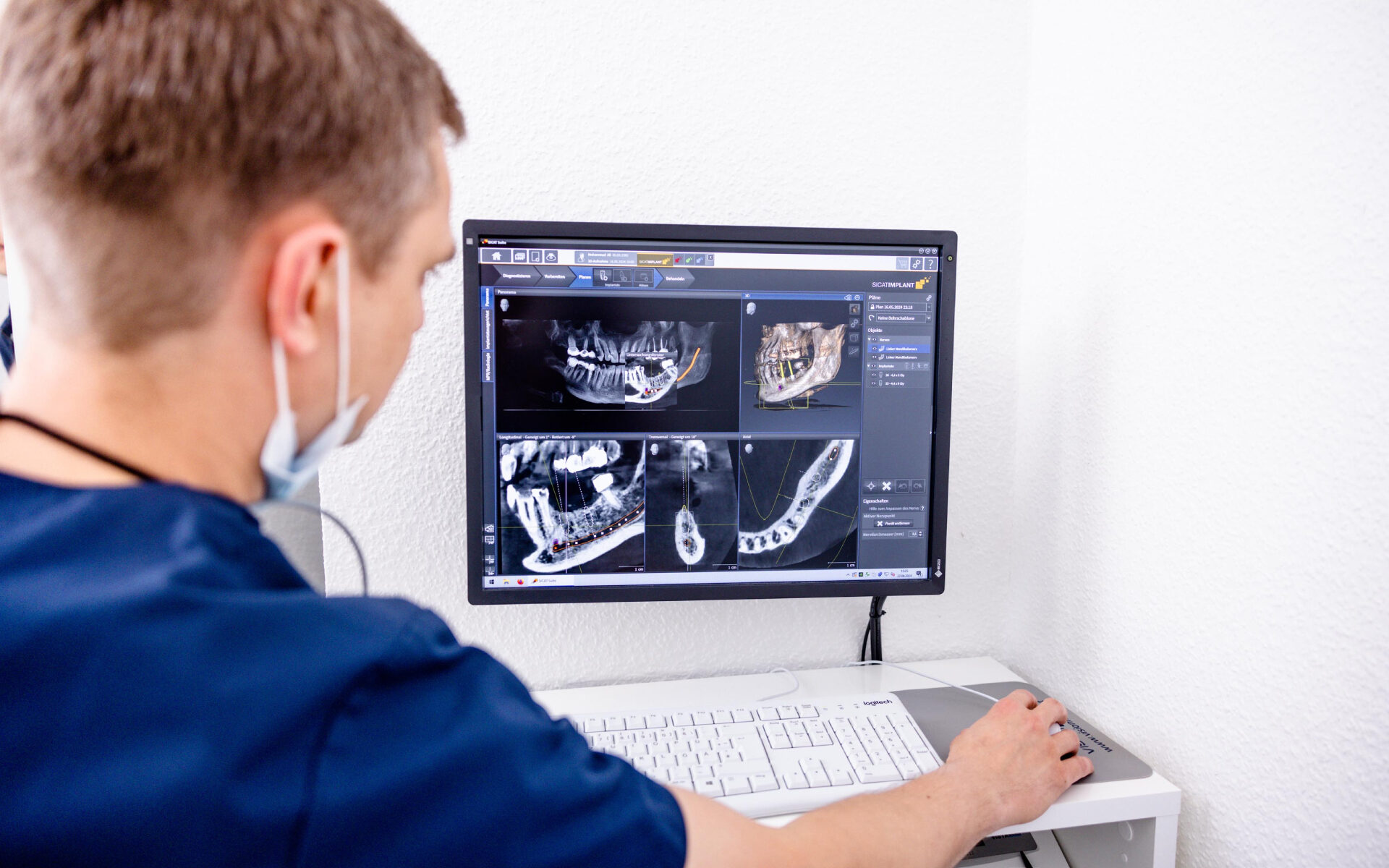
Die dentale Osseointegration ist ein entscheidender biologischer Vorgang in der modernen Implantologie, der die stabile Verbindung zwischen einem Implantat und dem Kieferknochen beschreibt. Dieser Prozess verläuft in mehreren Phasen und bildet das Fundament für langlebige Implantatversorgungen. Wenn alle biologischen und technischen Voraussetzungen erfüllt sind, kann ein Implantat über Jahrzehnte hinweg zuverlässig halten – oft ein Leben lang.
Was ist (dentale) Osseointegration?
Der Begriff Osseointegration setzt sich aus den lateinischen Wörtern os (Knochen) und integrare (einfügen) zusammen. Er beschreibt die vollständige Einbindung eines Implantats in das umgebende Knochengewebe – ganz ohne Bindegewebsschicht dazwischen. Dabei handelt es sich um eine direkte, funktionelle Verbindung, bei der der Knochenzellen aktiv an der Implantatoberfläche anwachsen.
Die Grundlagen dieser Technik legte der schwedische Orthopäden Per-Ingvar Brånemark in den 1960er-Jahren, der entdeckte, dass Titan dauerhaft in den Knochen einwächst. Diese Erkenntnis revolutionierte die Zahnmedizin und etablierte sich rasch als Standard in der Implantologie. Heute gilt Osseointegration als Grundpfeiler für jede erfolgreiche Implantatversorgung.
Zahnärztliche Implantate bestehen in der Regel aus biokompatiblem Reintitan oder Titanlegierungen mit speziell aufgerauter Oberfläche, um das Einwachsen der Knochenzellen zu fördern. Die dentale Osseointegration ermöglicht eine stabile Verankerung und gleichmäßige Kraftübertragung beim Kauen – ähnlich wie bei einem natürlichen Zahn.
Die drei Phasen der Einheilung
Primärstabilität
Die Primärstabilität beschreibt die Festigkeit, mit der das Implantat unmittelbar nach dem Einsetzen im Kiefer sitzt. Dieser Zustand ist rein mechanischer Natur und hängt von Faktoren wie Knochenqualität, Implantatdesign, Bohrpräzision und Einbringsystem ab. Besonders im Unterkiefer, wo der Knochen oft dichter ist, lässt sich eine höhere Primärstabilität erzielen.
Eine gute Primärstabilität ist Voraussetzung für eine komplikationslose Einheilung. Ist sie nicht gegeben, kann es zu Mikrobewegungen kommen, die den biologischen Integrationsprozess stören oder sogar verhindern. Deshalb setzen viele Implantologen auf computergestützte Bohrschablonen und präoperative 3D-Planung.
Sekundärstabilität
Nach etwa zwei bis vier Wochen beginnt die Sekundärstabilität, bei der die knochenbildenden Zellen, die sogenannten Osteoblasten, aktiv werden. In dieser Phase ersetzt sich das ursprünglich durch die Operation traumatisierte Gewebe durch neugebildeten Knochen.
In dieser Übergangszeit entsteht eine sogenannte Stabilitätslücke, da der mechanische Halt durch Umbauprozesse abnimmt, während der biologische Halt noch nicht vollständig etabliert ist. Eine zu frühe Belastung kann hier zu Osseointegrationsstörungen führen. Daher ist in dieser Phase besondere Vorsicht geboten.
Tertiärstabilität
Die tertiäre Stabilität stellt die stabile, biologische Integration des Implantats nach Abschluss der Umbauprozesse dar. Diese beginnt etwa ab dem zweiten Monat nach der OP und kann sich je nach individueller Heilungsdauer über mehrere Monate erstrecken. Der Knochen hat sich nun vollständig an die Implantatoberfläche angepasst.
Sobald die tertiäre Stabilität erreicht ist, kann das Implantat voll belastet werden – es ist funktionell wie ein natürlicher Zahn. Bei guter Pflege bleibt diese Verbindung über Jahrzehnte hinweg bestehen, oft lebenslang.
Dentale Osseointegration im Ober- und im Unterkiefer
Die dentale Osseointegration verläuft im Ober- und Unterkiefer unterschiedlich, da sich die Knochenstruktur in beiden Kieferhälften erheblich unterscheidet. Der Oberkiefer besteht überwiegend aus weichem, spongiösem Knochen, der langsamer heilt und weniger Primärstabilität bietet. Im Unterkiefer ist der Knochen dichter und kompakter, was eine schnellere Osseointegration begünstigt.
Im Oberkiefer wird häufig ein längerer Zeitraum für die Einheilung eingeplant – in der Regel etwa 4 bis 6 Monate. Bei zusätzlich durchgeführten Knochenaufbauten (wie Sinuslift) kann sich dieser Zeitraum auf bis zu 9 Monate verlängern. Im Unterkiefer genügen in der Regel 2 bis 3 Monate, bis mit der prothetischen Versorgung begonnen werden kann.
Voraussetzungen für eine erfolgreiche dentale Osseointegration
- Implantatdesign und -material: Moderne Implantate bestehen aus Titan oder Keramik mit mikrostrukturierter Oberfläche, die das Anwachsen von Knochenzellen erleichtert. Spiralgewinde und konische Formen verbessern die Primärstabilität und verteilen die Kaubelastung gleichmäßig.
- Gewebeschonende OP-Technik: Der Eingriff selbst muss möglichst atraumatisch erfolgen. Eine sterile, minimalinvasive Vorgehensweise und langsame Bohrgeschwindigkeit vermeiden Überhitzung des Knochens und fördern die Heilung.
- Knochenqualität und -quantität: Ein ausreichendes Knochenvolumen und eine gute Durchblutung sind entscheidend. Ist der Knochen zu dünn, kann ein Aufbau (Augmentation) notwendig sein.
- Individuelle Gesundheitsfaktoren: Risikofaktoren wie Diabetes, Osteoporose, Rauchen oder bestimmte Medikamente können die dentale Osseointegration negativ beeinflussen. Auch eine unzureichende Mundhygiene erhöht das Risiko für Misserfolge erheblich.
Sonderfall: Sofortimplantat
Bei einer Sofortimplantation wird das Implantat unmittelbar nach der Zahnextraktion gesetzt – häufig innerhalb derselben Sitzung. Das Ziel: Die Alveole (Zahnfach) bleibt erhalten, und das Gewebe heilt schneller.
Diese Methode setzt jedoch eine sehr gute Knochenqualität und eine exakte chirurgische Ausführung voraus. Wichtig ist, dass das Implantat trotz frischer Extraktion eine ausreichende Primärstabilität erreicht. Bei zusätzlicher sofortiger Belastung des Implantats, steigt die technische Komplexität weiter.
Besonders in der Frontregion bietet das Sofortimplantat ästhetische Vorteile. Es muss jedoch individuell entschieden werden, ob diese Vorgehensweise medizinisch sinnvoll und langfristig erfolgreich ist.
So hält ein Implantat ein Leben lang
- Tägliche gründliche Mundhygiene: Implantate benötigen dieselbe – wenn nicht sogar intensivere – Pflege wie natürliche Zähne. Zweimal tägliches Zähneputzen und die Reinigung der Implantatregion mit geeigneten Hilfsmitteln (z. B. Interdentalbürsten) sind Pflicht.
- Verwendung von Implantat-spezifischen Pflegeprodukten: Spezielle Zahnbürsten mit weichen Borsten, Implantat-Zwischenraumbürsten und antibakterielle Spüllösungen helfen, Beläge gezielt zu entfernen und Entzündungen vorzubeugen.
- Regelmäßige professionelle Zahnreinigung (PZR): Mindestens zwei- bis viermal jährlich sollte eine PZR erfolgen, bei der speziell geschulte Fachkräfte Beläge entfernen und das Implantat mit sanften Instrumenten reinigen.
- Kontrolltermine beim Zahnarzt wahrnehmen: Halbjährliche (bei Risikopatienten auch häufigere) zahnärztliche Kontrollen dienen der frühzeitigen Erkennung von Problemen wie Periimplantitis oder Knochenabbau.
- Weiche Zahnbürsten und sanfte Technik verwenden: Aggressives Schrubben oder harte Borsten können das empfindliche Gewebe rund um das Implantat reizen. Eine sanfte, systematische Putztechnik schont das Zahnfleisch.
- Zahnersatz regelmäßig prüfen lassen: Locker sitzende Kronen, Brücken oder Verschraubungen können unbemerkt zu Überbelastung und Entzündungen führen. Die Passung sollte regelmäßig kontrolliert und ggf. neu justiert werden.
- Auf Warnzeichen achten: Leichtes Zahnfleischbluten, Mundgeruch, Schwellungen oder ein „komisches Gefühl“ am Implantat sind keine Bagatellen. Solche Symptome sollten umgehend vom Zahnarzt abgeklärt werden.